
関節リウマチ(RA)は自己免疫によって関節に慢性的な炎症が起こり、放置すると関節の破壊や変形をきたす疾患です。
メトトレキサート(MTX)は、本来がん治療のために開発された薬剤ですが、1980年代以降関節リウマチ治療にも用いられるようになり、現在ではRA治療の「第一選択薬」かつ「アンカー(基軸)ドラッグ」として位置付けられています。
実際、欧州リウマチ学会(EULAR)および米国リウマチ学会(ACR)の治療ガイドラインでもMTXが第一選択の治療薬として強く推奨されています2)。これはメトトレキサートが関節リウマチの治療において、長年にわたり多くの患者で高い有効性を示し、他の薬剤との併用療法の土台にもなることが明らかになっているためです。また、歴史が長く費用対効果にも優れる点からもRA治療の中心的存在となっています。

目次(このページの目次)
関節リウマチの治療薬としてのメトトレキサートの作用機序

メトトレキサートの作用機序にはいくつかの側面がありますが、葉酸代謝の阻害と抗炎症・免疫調節作用が主なポイントです。
メトトレキサートは葉酸(フォレート)の働きを阻害する抗葉酸代謝薬です。この作用により、細胞が増殖する際に必要な葉酸経路をブロックします。そしてその効果は、特に増殖の早い免疫細胞の働きを抑えます。関節リウマチで用いる低用量(週7.5〜25mg程度)でも免疫細胞の過剰な増殖を抑える効果があります。
さらに、関節リウマチ治療におけるメトトレキサート効果の鍵としてアデノシンの増加が挙げられます。メトトレキサートは細胞内酵素を阻害して抗炎症作用をもつアデノシンという物質の細胞外への放出を増やすことが知られており、このアデノシンが周囲の免疫細胞に作用して炎症を鎮めます3)。
アデノシンは生体内の「炎症ブレーキ役」ともいえる物質で、メトトレキサートによりその濃度が高まると、関節での白血球の活動性が低下し、サイトカイン(炎症を引き起こす物質:例・TNF-αやIL-6など)の産生も減少します。
これらの作用により、メトトレキサートは関節リウマチの炎症を抑え自己免疫反応を穏やかにする免疫抑制効果を発揮します。要約すると、メトトレキサートは「葉酸代謝を妨げて細胞増殖を抑制する作用」と「アデノシンを介して炎症を鎮静化する作用」の二本立てで関節リウマチの病態をコントロールしていると考えられています。
関節リウマチ治療でのメトトレキサート有効性とエビデンス
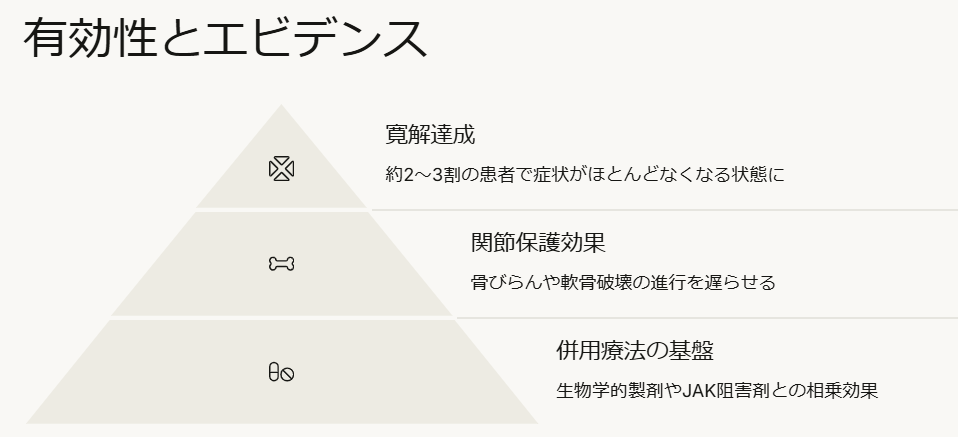
メトトレキサートの有効性は数多くの臨床研究で実証されています。メトトレキサートを服用することで、多くの関節リウマチ患者で関節の腫れや痛みが軽減し、日常生活動作の改善が認められます。
さらに重要なのは、MTXが関節の構造的な損傷(骨びらんや軟骨破壊)の進行を遅らせる「疾患修飾効果(DMARD効果)」を持つことです。
この効果により、レントゲン上での関節破壊の進行を抑制し、長期的に関節機能を保護できることが示されています4)。実際の臨床では、メトトレキサート単独療法で寛解(症状がほとんどなくなる状態)に到達する患者さんも少なくありません。報告によれば、メトトレキサート単独で寛解を達成できる患者は約2~3割程度おり1)、報告によってはもう少し多くおり、残りの患者さんでも疾患活動性の明らかな低下が得られることが多いとされています。こうしたエビデンスに基づき、メトトレキサートは「RA治療の中心的薬剤」として位置付けられてきました。
また、メトトレキサートは他の薬剤との併用においても重要な役割を果たします。効果不十分な場合には、メトトレキサートに生物学的製剤(抗TNFα抗体やIL-6受容体阻害剤など)やJAK阻害剤といった新しい薬剤を追加することで、治療効果をさらに高める戦略が取られます。
メトトレキサートは併用療法のベースとして相乗効果を発揮し、例えばメトトレキサート+生物学的製剤の併用はメトトレキサート単独より高い関節炎の抑制効果やX線上の関節破壊進行のさらなる抑制効果が確認されています。
したがって、メトトレキサートで一定の効果が得られればそれに越したことはありませんが、十分な効果が出ない場合でも他剤を追加することで多くの患者さんで相乗効果を発揮し、病状コントロールが可能です。まずメトトレキサートを開始し、その反応を見て治療強化を検討するという段階的アプローチは、過度な治療を避けつつ早期から適切に病勢を抑える合理的な方法とされています。
安全性と副作用
安全性プロファイルの面でも、MTXは概ね良好で許容できる副作用リスクを持つ薬剤です1)。ただし、副作用が全くないわけではないため、適切なモニタリングと対策が重要です。MTXの一般的な副作用としては、消化器症状(食欲不振、吐き気、腹部不快感など)や口内炎、軽度の肝機能値上昇、倦怠感などが挙げられます。低用量とはいえ抗がん剤由来の薬剤ですので、まれに骨髄抑制による白血球や血球減少、感染症のリスク増加も起こりえます。
また、ごく少数ですが肺障害(間質性肺炎)を生じることも報告されています。
このため、MTX治療中は定期的に血液検査(肝機能や血球数)やKL-6などの血液検査や胸部X線などのチェックを行い、副作用の早期発見に努める必要があります。
副作用対策として有用なのが葉酸(フォリン酸)補充療法です。MTXは葉酸を阻害するため、副作用として葉酸欠乏による症状(胃腸障害や粘膜障害、肝機能異常など)が出現しやすいですが、葉酸を補充することでこれら副作用のリスクを大幅に減らせることがわかっています5)。
例えば、葉酸を適切に内服することでメトトレキサートによる消化器症状や口内炎の発生を有意に減少させ、肝酵素の異常上昇も抑制できるとの報告があります5)。興味深いことに、葉酸を補うことでMTXの抗炎症効果が弱まることはないとされており5)、現在ではMTX投与患者には葉酸を併用することが標準的な推奨になっています。実臨床でも、MTXを週1回服用するスケジュールに加え、葉酸を週に1~2日補うことで、副作用を抑えつつMTX治療を継続しやすくしています。このような対策と定期検査を組み合わせれば、MTXは長期にわたって比較的安全に使用できる薬剤です。
なお、メトトレキサートは妊娠中には使用できません。メトトレキサートには胎児の催奇形性(胎児への有害作用)があるため、妊娠中や妊娠の予定がある場合には使用できません。特に妊娠可能な女性はメトトレキサート開始前に避妊について十分な相談が必要で、妊娠を希望する場合は事前に主治医と計画を立てメトトレキサートを中止する期間を設けることが推奨されます。男性側も精子への影響を考慮し、ガイドラインがあります。こうした点を除けば、MTXは適切な管理の下で「利点がリスクを上回る」安全性を持つ薬剤と言えます。

関節リウマチ治療指針でのメトトレキサートの治療方法としての推奨度
メトトレキサートはその優れた有効性と比較的良好な安全性から、各国のガイドラインで最も推奨される関節リウマチ治療薬となっています。前述の通り、EULARの2019年改訂の治療勧告では「メトトレキサート(+必要に応じてグルココルチコイド)を関節リウマチの第一選択治療とする」ことが強調されており1)、ACRの2021年ガイドラインにおいても「従来型DMARD未治療で中等度~高疾患活動性の関節リウマチ患者には、まずメトトレキサート単独療法を用いる」ことが強く推奨されています2)。
これらガイドラインは、大多数のRA患者でMTXが高い奏効率を示し、他の生物学的製剤や分子標的薬に劣らない治療効果をまず期待できること、そして長期予後の改善に寄与することを根拠としています。
特にACR(アメリカリウマチ学会)は、生物学的製剤やJanusキナーゼ(JAK)阻害剤などの新規薬剤に先立ちMTX単独療法を試みるべきと明記しており、必要以上に早期から高額な新薬に頼るよりも、まずは実績のあるMTXで十分な治療効果が得られるかを確認する戦略を支持しています2)。(ガイドラインは、最大公約数を目指す費用対効果も言及する必要があります。初手から生物学的製剤やJAK阻害薬という研究もあります)
さらに、ガイドラインではメトトレキサート治療を最大限に活用する工夫も示されています。
例えば、ACRガイドラインではメトトレキサート内服による副作用が問題となる場合、MTXの皮下投与や週内分割投与、葉酸補充の増量などでMTX継続を図ることが条件付きで推奨されています2)。
これはMTXの効果を引き出しつつ、副作用で中断しないよう工夫することで「MTXを途中で見切り発車的に中止せず可能な限り使い続ける」ことの重要性を示しています。
メトトレキサートの国際的評価としては、メトトレキサートはは安価で入手しやすく、経験値も蓄積された薬剤であるため、その効果が発揮できれば患者さんの経済的・身体的負担も少なくて済みます。ガイドラインでメトトレキサートが重視されるのは、患者にとって最善かつ負担の少ない治療を提供するうえでメトトレキサートが非常に有用だからです。
以上のように、メトトレキサートは関節リウマチ治療において効果・安全性・費用のバランスに優れた基本薬です。その葉酸代謝拮抗作用とアデノシン増加を介する抗炎症作用によって免疫異常を是正し、多くの患者で症状改善と関節破壊の抑制をもたらします。豊富なエビデンスに支えられ、国内外の治療指針でも最も推奨される治療となっており、適切な副作用対策とモニタリングの下で長期にわたり関節リウマチの病勢を制御する鍵となる薬剤です。
参考文献
- Smolen JS, et al. EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological DMARDs: 2019 update. Annals of the Rheumatic Diseases. 2020;79(6):685-699.
- Fraenkel L, et al. 2021 American College of Rheumatology Guideline for the Treatment of Rheumatoid Arthritis. Arthritis Care & Research. 2021;73(7):924-939.
- Friedman B, Cronstein BN. Methotrexate mechanism in treatment of rheumatoid arthritis. Joint Bone Spine. 2019;86(3):301-307.
- Smolen JS, Aletaha D, McInnes IB. Rheumatoid arthritis. Lancet. 2016;388(10055):2023-2038.
- Shea B, et al. Folic acid and folinic acid for reducing side effects in patients receiving methotrexate for rheumatoid arthritis. Cochrane Database of Systematic Reviews. 2013;(5):CD000951.

