関節リウマチ初期治療の中心となる csDMARDs(conventional synthetic DMARDs) を網羅的に解説します。
監修:高杉 康司(リウマチ専門医)
最終更新:2025-05-01
目次(このページの目次)
従来型抗リウマチ薬(csDMARDs) とは?位置づけと作用機序
従来型 DMARD は「経口で価格が安く実績が長い」 のが最大の利点。メトトレキサートを軸に複数薬を組み合わせ、T2T(Treat-to-Target)で寛解を目指します。
- 代表薬:MTX, サラゾスルファピリジン, イグラチモド, タクロリムス など
- 生物学的製剤・JAK 阻害薬登場後も first-line として推奨
- 作用機序は抗葉酸代謝(MTX)・ピリミジン合成阻害(LEF)など多様で、それぞれ異なる薬剤
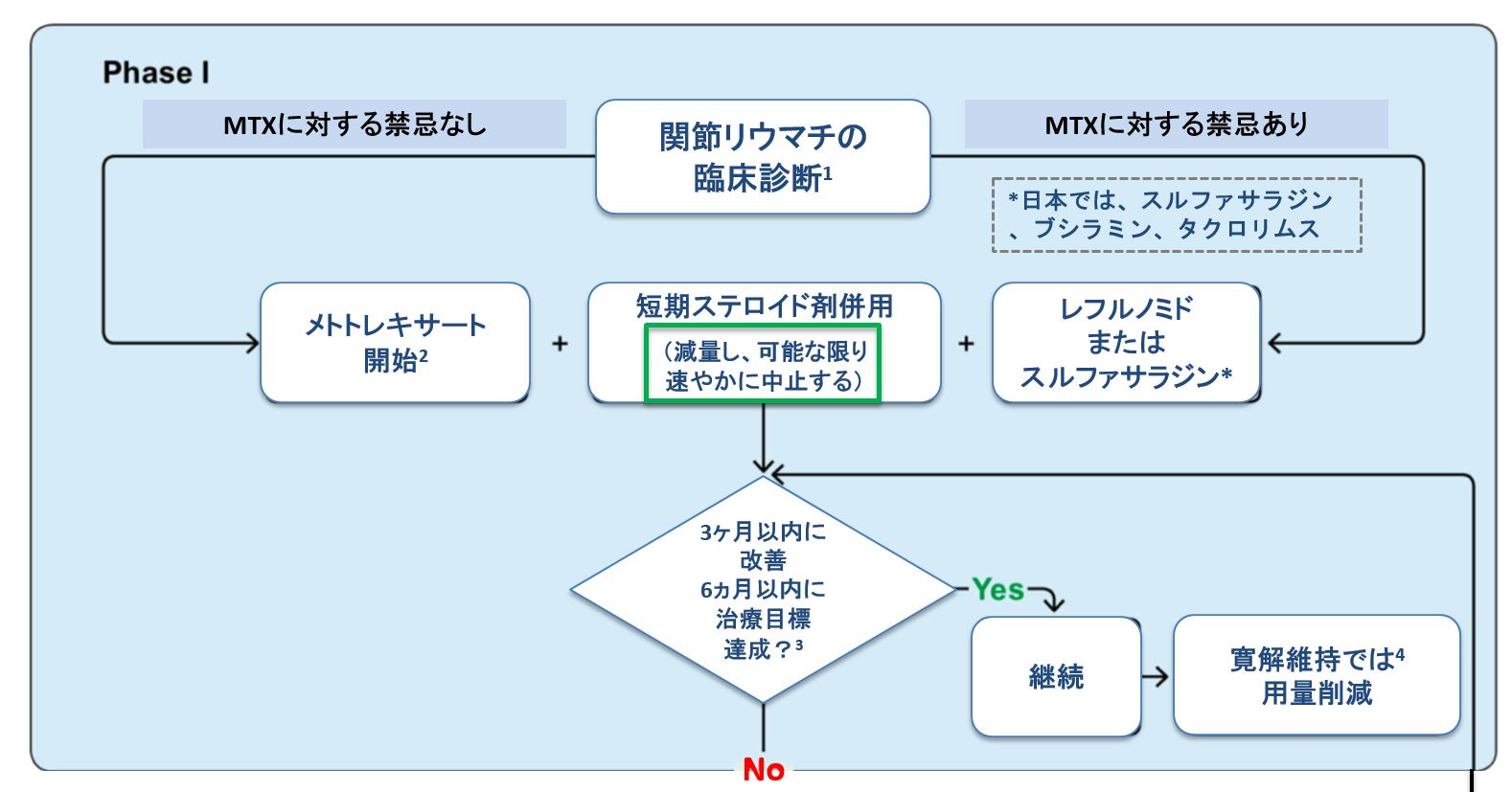
関節リウマチの診断がついたばあい、費用対効果を考え、まず従来型抗リウマチ薬で寛解を目指します。
メトトレキサートが使用できる場合はメトトレキサートから開始することが多く、メトトレキサートが使用困難な場合はサラゾスルファピリジン・ブシラミン・タクロリムス・レフルノミドで使用する場合が多いです。日本ではレフルノミド(アラバ)の使用頻度は多くありませんが、当院では全ての薬剤を処方可能です。
主要な従来型抗リウマチ薬(csDMARD) 一覧と用量早見表
国内添付文書+日本リウマチ学会ガイドライン に基づき、初期投与量と上限量をまとめました。
| 薬剤 | 初期量/週 | 上限量/週 | 主要副作用 | 解説リンク |
|---|---|---|---|---|
| メトトレキサート | 6-9 mg | 14–16 mg | 吐き気・肝酵素↑・口内炎 | メトトレキサートの解説はこちら |
| サラゾスルファピリジン | 500 mg ×2 | 1 g | 消化器症状・皮疹 | サラゾスルファピリジンの解説はこちら |
| イグラチモド | 25 mg/日 | 50 mg/日 | 肝酵素↑・味覚障害 | イグラチモドの解説はこちら |
| タクロリムス | 1 mg/日 | 3 mg/日 | 腎機能↓・高血糖 | タクロリムスの解説はこちら |
| ブシラミン | 50 mg ×2 | 100 mg ×2 | タンパク尿・皮疹 | ブシラミンの解説(作成中) |
葉酸併用や副作用対策は各薬ページで詳細解説しています。
ブシラミンは300mgが添付文章量ですが、300mgだと蛋白尿が出やすいのではという懸念が伝統的にあり、200mgに留めることが多いです。
従来型抗リウマチ薬の使い分けの実際(臨床フローチャート)
MTX を土台に、忍容性・併存症・妊孕性でセカンドラインを選択 するのが王道です。
- MTX 6→16 mg/週(葉酸併用)
- MTX 不耐/併存症あり → イグラチモド or サラゾスルファピリジン
- 腎機能低下/糖尿病合併 → タクロリムスは注意
- 疾患活動性の持続・寛解まで到達困難であれば bDMARD/JAK 併用 へ



従来型抗リウマチ薬の副作用モニタリングと対策
肝機能・腎機能・血球 を 4–8 週ごとにチェックすることが安全使用の鍵です。
| 検査項目 | 推奨頻度 | 異常時対策 |
|---|---|---|
| AST/ALT | 4–8 週 | 2×上昇→減量/休薬 |
| クレアチニン・eGFR | 3 か月 | eGFR <50 → 用量減量や薬剤変更 |
| CBC | 4–8 週 | 白血球 <3,000→休薬 |
| 尿検査(タンパク尿) | 3 か月 | 1+ 持続→ブシラミン中止 |

従来型抗リウマチ薬と妊娠・授乳・ワクチン
MTX・LEF は胎児毒性があるため中止必須。サラゾスルファピリジンは妊娠中も比較的安全に使用可能。
- 妊娠計画:メトトレキサート中止後 3 か月/レフルノミド 洗浄後 11 日
- 授乳:サラゾスルファピリジン 可、MTX 不可
- ワクチン:不活化(肺炎球菌・インフル・COVID・シングリックス)は原則休薬不要(メトトレキサートについては休薬するメリットを調べた研究結果もある)
従来型抗リウマチ薬csDMARD と生物学的製剤bDMARD/JAK阻害薬 の併用戦略
メトトレキサートはアンカードラッグとも呼ばれ、どの薬剤とも相乗効果がある。
メトトレキサート + 生物学的製剤bDMARD が寛解率を 20 % 以上押し上げる。SSZ + TNF 阻害薬の併用も依然有用です。
- 3 ヶ月ペース で 疾患活動性評価 → Treat-to-Target
- 併用開始後も csDMARD を維持することで生物学的製剤の抗薬物抗体抑制に寄与
- 寛解維持 6–12 か月で ステップダウン を検討
従来型抗リウマチ薬のFAQ
csDMARD を併用すると副作用は増えますか?
MTX を減らすタイミングは?
副作用が怖いので漢方だけで治療できますか?
メトトレキサートで血球減少が出たらすぐ別の薬や注射薬に切り替える?
費用が心配です。従来型抗リウマチ薬csDMARD の月額自己負担は?
メトトレキサート 8 mg でも自己負担は約月 1,000 円前後です。(調剤薬局での調剤基本料、薬剤服用歴管理指導料、加算等加味されるため約という表現としています)
8. 参考文献
- 日本リウマチ学会 RA 診療ガイドライン 2022
- EULAR csDMARD Combination Strategy Update 2024 (Ann Rheum Dis 2024)
- Hoes JN, et al. Folate meta-analysis. Ann Rheum Dis 2018;77:97-103
