この記事のポイント
- 自然妊娠までに1年以上かかる割合は一般女性の約10–17%に対しRA患者では36–42%(1)(2)
- Treat-to-Target(T2T)戦略で疾患活動性を厳格に抑えると妊娠までの期間(TTP)が196→84日へ短縮(3)(4)
- 禁忌薬:メトトレキサート、レフルノミドなど(EULAR 2024 改訂)(7)(8)
目次(このページの目次)
なぜ妊娠を意識した管理が必要か
関節リウマチ(RA)は20〜40代女性に好発し、妊娠適齢期と重なります。炎症や薬剤が妊娠成立・維持に影響しうるため、発症早期からプレコンセプションケアを取り入れることが推奨されます(7)。
現在は関節の治療は進歩し、関節リウマチ患者さんが妊娠・出産することも可能であり、妊娠や出産の両立に関して相談しやすい環境になってきています。
一方で、妊娠出産を将来希望するリウマチ患者さんはにとって、初期の段階から専門的な知識に基づいて人生プランを立てることも重要だと考えます。その理由も含め、RAにおけるプレコンセプションケアについて、以下のポイントを解説します:
- プレコンセプションケアの重要性
- 妊娠前から適切な疾患管理を行うことで、妊娠・出産のリスクを低減
- 具体的な対応内容
- 疾患活動性のコントロール
- 寛解または低疾患活動性の維持
- 適切な薬物療法の選択
- 薬剤調整
- 妊娠可能な薬剤への切り替え
- 催奇形性のある薬剤の中止・変更
-
- 栄養管理
- 運動療法
- ストレス管理
- 家族計画の重要性
- 妊娠に適した時期の説明
- 定期的な疾患活動性評価
- 合併症のスクリーニング
- 妊娠に影響する因子の確認

自然妊娠率と Time to Pregnancy
リウマチ患者では、避妊せず1年以上妊娠に至らない割合が36–42%で、一般女性(10–17%)の約2–3倍です(1)(2)。妊娠までの平均期間はリウマチがない方より数カ月延長することがあることから、「子どもを望む年齢を少し早める」戦略が勧められます。
TTP = Time to Pregnancy(タイム・トゥ・プレグナンシー)とは
日本語では「妊娠成立までに要した期間」と訳され、避妊をやめてから実際に妊娠が確認できる(尿妊娠検査陽性や超音波で胎嚢確認)までのカレンダー上の日数・月数を指します。
・スタート:避妊(ピル・コンドームなど)を中止した日、または“不妊治療を始めた日”を0日目とする
・ゴール:妊娠検査薬陽性、または医師が妊娠を確認した日
・計算:ゴールの日 − スタートの日 = TTP(通常は日数→月数に換算)
なぜ重要なの
治療介入の効果判定:RA では Treat-to-Target で炎症を抑えると TTP が短縮した、という研究結果を示すときに使われます
妊孕性(fecundability)の指標:TTPが短いほど妊娠しやすい体質と解釈されます
不妊症の診断基準:12 か月(35歳以上は6 か月)を超えても妊娠しない場合は医学的評価を推奨
リウマチの有無とTTP
| 集団 | 中央値 TTP | 12 か月以上かかる割合 |
|---|---|---|
| 基礎疾患のない女性 | 約 3–6 か月 | 10–17 % |
| 関節リウマチ患者さん(高活動性) | 約 8–10 か月 | 36–42 % |
| 関節リウマチ患者さん(T2T 寛解維持) | 約 4–6 か月 | 23 % まで低下 |
妊娠率が低下するメカニズム
①原因不明不妊/排卵障害の頻度が高い
②慢性炎症が卵巣機能に影響する可能性
③高疾患活動性・ステロイド高用量がTTP延長と関連
こうした所見から、「炎症を抑えるほど妊孕性が保たれる」ことが示唆されます。
関節リウマチ患者さんの不妊要因としては、医学的検査で説明がつかない「原因不明不妊」や排卵障害が多いことが報告されています。ある研究では、関節リウマチ患者さんの不妊の原因は原因不明48%・無排卵28%であり、いずれも一般不妊患者で報告される割合より高い値でした1)。
一般集団では不妊カップルの8~28%が原因不明不妊とされます。関節リウマチ患者さんで原因不明不妊が多いことは疾患そのものに起因する要因(例えば慢性炎症や自己抗体など)が妊孕性に影響している可能性が検討されていますが、まだ原因ははっきりしていないのも現実です。同様に疾患活動性が高かったり妊娠前後にプレドニゾロンなどステロイドを使用している場合も、妊娠までの期間が延びる関連が報告されています。ですが、これらのことから、関節リウマチに治療では、疾患活動性を適切にコントロールすることが妊孕性確保に重要であることを示唆しています。
また、関節リウマチ患者さんでは『早発卵巣不全(POI:40歳未満で卵巣機能が枯渇する状態)」の合併が一般より高い可能性も指摘されています2)。自己免疫疾患である関節リウマチは、他の自己免疫疾患(甲状腺疾患や1型糖尿病など)と同様に早発卵巣不全と関連しうる疾患の一つとも考えられています。早発卵巣不全になると月経異常や卵子数の著減によって不妊となるため、RA患者では若年~壮年期に卵巣機能低下が起こるケースに注意が必要です。
関節リウマチ患者さんの自然妊娠率(リウマチがあると妊娠しづらいですか?)
関節リウマチ患者では自然妊娠のしにくさ(妊孕性の低下)が報告されており、希望する子供の数を持てない、あるいは出産経験のない女性が健常者より多い傾向があるとされています。
具体的には、避妊せず1年以上経っても妊娠に至らない割合(不妊率)が関節リウマチ患者では36~42%と高く、一般女性の約10~17%よりも多いという統計があります。
| 集団 | 中央値 TTP | 12 か月以上かかる割合 |
|---|---|---|
| 基礎疾患のない女性 | 約 3–6 か月 | 10–17 % |
| 関節リウマチ患者さん(高活動性) | 約 8–10 か月 | 36–42 % |
| 関節リウマチ患者さん(T2T 寛解維持) | 約 4–6 か月 | 23 % まで低下 |
このため関節リウマチ患者さんでは、妊娠までの期間(time to pregnancy)が延長しやすいことが示されています。
そのため、そこから逆算して『何歳ぐらいから妊活を始めるか』『予定より少し早めから妊活を始めるか』など、様々な人生プランをたてことが大切です。そして、長い期間『妊娠が可能な治療』で治療することも、合わせて重要です。
体外受精・人工授精の成績
2-1. IVF 成功率
体外受精(IVF)の胚移植1回あたり妊娠率は30–40%で一般不妊患者と同等で、関節リウマチ患者さんでは不妊治療の利用率が高いものの、治療を受けた場合の妊娠率は他の不妊症患者と比べて遜色ないか、むしろ良好な傾向すら示されています。オランダの研究(PARA研究)によれば、関節リウマチ患者さんが不妊治療を受けて妊娠に至った率は一般の不妊患者より高かったとされ、著者らは「RA患者における不妊治療の成果は良好である」と結論しています。
RA患者が体外受精(IVF)など生殖補助医療(ART)を受けた場合の成功率は、適切な条件下ではおおむね一般不妊患者と同等であると報告されています。
人工授精(IUI)についても、RA患者36人に178サイクル行った結果、周期あたり妊娠率11%であり、一般的な人工授精成績(約5~15%/回)と同程度でした。こうしたことから、関節リウマチそのものが卵子の受精能力や胚の着床率を著しく低下させるエビデンスはなく、適切な不妊治療を行えば妊娠は十分期待できるといえます。
一方で、デンマーク全国コホートでは生児獲得率がやや低下(OR 0.78)したとの報告があります(5)。胚着床過程に影響する可能性が指摘されています。
当院での取り組み
当院では実際には多くのリウマチ患者さんで最終的に妊娠・出産に至っており、疾患と妊娠の両立支援を診療として大切にしております。
Treat-to-Targetで妊孕性を高める
PreCARA/PARA比較では、T2TによりTTP>12 か月の女性が42→23%へ半減し、中央値も196→84日へ短縮しました(3)。近年のACR 2024発表でも同様の結果が示され、「寛解を目指す治療こそが最大の妊活サポート」であることが明確になりました(4)。
関節リウマチ患者さんの生殖補助医療では妊娠できても流産(妊娠損失)のリスクがやや高い可能性があります。特に疾患活動性が高い場合、流産率が上昇しえます。
なお、年齢は関節リウマチ患者さんの場合でもIVF成功率を大きく左右する因子です。RA患者を含むリウマチ性疾患の女性17人を対象とした小規模研究では、35歳を超える患者のIVF-ICSI妊娠率は1サイクルあたり19%にとどまり、35歳以下の患者に比べ低下していました。ただ、これは一般不妊患者における高齢周期あたり妊娠率(20%前後)と同程度で、加齢に伴い妊娠しにくくなる点として、一般と変わらないとされています。
以上より、関節リウマチ患者さんがARTを行う際は年齢要因や流産リスクを考慮し、可能な限り若いうちに治療を受けること、そして妊娠中もリウマチを安定させる管理が重要となります。
下表にRA患者における自然妊娠およびART成績の主なデータをまとめます。
| 指標・項目 | 関節リウマチ患者 | 一般集団・対照 |
|---|---|---|
| 1年以上自然妊娠に至らない割合 | 36–42% | 10–17% |
| 不妊原因:原因不明 | 48%(RA不妊女性内) | 8–28%(不妊カップル) |
| 不妊治療を受けた不妊女性の割合 | 72% | 約48% |
| 不妊治療による妊娠(RA全妊娠中) | 17% | 数%程度(推定) |
| IVF(体外受精)1サイクルあたり妊娠率 | 約40% | 30~40%(年齢依存) |
| IVFでの累積妊娠率(女性あたり) | 約50% | 同程度(複数回で概ね50%以上) |
文献に基づく数値になり、絶対的な数字ではありません。
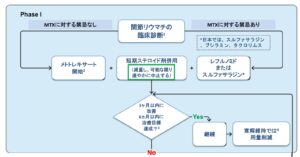
妊娠希望時の薬剤マネジメント|妊娠中に使って良い薬、避けたほうが良い薬
RA治療薬の中には妊孕性や胎児に影響を及ぼすものがあり、妊娠を希望する際には慎重な対応が必要です。
| 区分 | 具体例 | 推奨 |
|---|---|---|
| 禁忌 | メトトレキサート、レフルノミド | 妊娠3 か月前までに中止。LEFはコレスチラミンで排泄促進 |
| 慎重 | JAK阻害薬、リツキシマブ、アバタセプト | データ不十分のため原則中止 |
| 比較的安全 | サラゾスルファピリジン(※男性不妊注意)、ヒドロキシクロロキン | 継続可 |
| 条件付き安全 | 抗TNF製剤(セルトリズマブ・インフリキシマブ・エタネルセプト) | 海外のガイドラインでは 妊娠判明まで or 中期まで継続可。セルトリズマブは後期も可 |
| 橋渡し | プレドニゾロン ≤7.5 mg/日 | 短期・低用量で使用 |
最新版EULAR 2024は「治療せずに高活動性を放置するリスク>薬剤リスク」の原則を強調しています(7)。メトトレキサート既往自体は妊孕性を恒久的に損なわないとの解析も報告されました(6)。
将来妊娠の可能性がある女性の治療で、検討すべきことの一つはメトトレキサートの使用です。妊娠中はメトトレキサート(MTX)とレフルノミドは禁忌となります。メトトレキサートは胎児に対して催奇形性・胚毒性があり、絶対に妊娠中は使用できません。現在の国際的なガイドラインでは、メトトレキサート投与中は確実な避妊を行い、妊娠計画の際は投与終了から少なくとも1~3か月は経過してから妊娠を試みるよう強く推奨しています。
メトトレキサートは葉酸代謝を阻害するため、高用量では流産や奇形(頭蓋顔面異常や四肢低形成などメトトレキサート胎児症候群)のリスクが知られています。
幸い関節リウマチ治療で用いる低用量メトトレキサートであれば、一時的な使用や過去の使用が将来的な妊孕性を永久に低下させるエビデンスはありません。実際、「短期的なメトトレキサート使用や既往のメトトレキサート使用はRA患者の妊孕性を低下させない」との報告があります。
計画的にメトトレキサート休薬期間を確保してから妊娠に臨むことが重要で、妊娠希望時には医師と相談し、代替薬の検討が必要になります。当院でも妊娠前後の相談を承っており、将来妊娠の可能性がある患者さんに関しては、治療薬選択の段階から将来の人生プランを検討し薬剤を選択しています。
生物学的製剤(バイオ薬)に関しては、妊孕性への悪影響はほとんど報告されていません。抗TNFα抗体製剤(インフリキシマブ、エタネルセプト、アダリムマブなど)は関節リウマチ治療の主力ですが、これら自体が卵巣機能を損なうというエビデンスはなく、むしろ疾患を安定化させることで妊娠しやすい環境を整える効果が期待されます
抗TNF薬は分子量が大きく胎盤通過性が限られるため妊娠初期~中期には比較的安全とされ、海外のガイドラインで妊娠前半は使用できます。
TNF阻害剤も、製剤によっては妊娠後期まで使用可能なガイドラインが出ているものもあり、例えばセルトリズマブ ペゴルは胎盤移行しにくい構造のため妊娠中でも継続可能であり、活動性の高いRAやクローン病の妊婦にも用いられています。
一方、リツキシマブ(抗CD20抗体)やアバタセプトなど一部の生物学的製剤はデータが少ないため原則妊娠計画時には避けられます。またJAK阻害薬(トファシチニブ等の分子標的薬)も動物実験で胎児毒性が報告されており、ヒトでの安全性が確立していないため妊娠希望時には中止が推奨されます。
まとめますと、いずれにせよ、生物学的製剤自体が妊孕性を下げるというよりは、適切な薬剤で関節リウマチをコントロールできているかどうかが妊孕性に影響すると考えられます。
従来型抗リウマチ薬では、一方サラゾスルファピリジンやタクロリムスといった従来型薬は妊娠中でも比較的安全とされ、妊娠希望時にMTXの代替として使用されることがあります(※ただしサラゾスルファピリジンは男性不妊の一因となる精子減少を来すことがあるため、男性側の服用時には注意)。
プレドニゾロンなどステロイドは低用量であれば妊孕性に大きな影響はありませんが、先述の通り高用量連用は妊娠成立までの期間延長と関連するとの報告があります。ステロイドは妊娠中も必要最小限であれば使用可能ですが、高用量では妊娠糖尿病や高血圧など母体リスクも増すため、疼痛の状況に合わせて婦人科の先生と相談が必要です。
以上をまとめると、関節リウマチ患者さんが妊娠を計画する際には妊活の前段階からの治療薬の調整が不可欠です。メトトレキサートやレフルノミドなど胎児有害な薬剤は事前に中止し、疾患活動性を安定化させるために生物学的製剤や従来薬で疾患を安定させながら妊娠を目指すことになります。
このアプローチにより、関節リウマチ患者による妊孕性への悪影響を最小限にしつつ、安全な妊娠・出産につなげることが可能となります。
関節リウマチ患者さんの妊娠出産の年代別の統計・傾向
RA患者の妊孕性や妊娠率は年齢による影響が大きく、基本的には一般女性と同様の加齢に伴う低下傾向を示します。RAは20~40代の女性に好発するため、多くの患者が妊娠を望む年齢層に属します。年代別の特徴や統計は以下のとおりです。
- 20代: 一般に20代は女性の妊孕性が最も高い時期ですが、関節リウマチ患者さんがこの年代で発症した場合でも多少の妊孕性低下が起こり得ます。実際、関節リウマチ患者さんで初めて不妊に直面した時の平均年齢は約29歳との報告があり、20代後半から妊娠の難しさを感じる患者がいることがわかります。ただし20代前半では関節リウマチ患者でも比較的自然妊娠しやすく、多くは適切な治療下で計画的な妊娠が可能です。そのため、国際的には若年発症関節リウマチでは、疾患が落ち着いているタイミングで早めに妊娠出産を検討することが勧められています。
- 30代: 関節リウマチ患者さんの妊娠は30代に集中する傾向があります。関節リウマチ自体の好発年齢が30歳前後であるため、発症後寛解導入できた30代前半までに出産を希望するケースが多いからです。30代前半では妊孕性はまだ保たれますが、35歳を過ぎると急速に自然妊娠率が低下します。関節リウマチ患者でも35歳を境に不妊治療への依存度が上がり、実際に>35歳の患者ではIVFや人工授精の成功率が低下する報告が多いです。先述のとおり、35歳超のRA患者でのIVF妊娠率は約19%/回と若年層に比べ低くなります。これは年齢要因によるものが大きく、一般不妊患者と同様の傾向です。30代後半のRA患者では流産率の上昇も懸念されるため、この時期までに妊娠しておきたいと希望する患者が多いのが実情です。
- 40代: 40代では関節リウマチ患者さんに限らず自然妊娠の確率が低くなります。健常女性でも40歳時点で不妊のリスクは大幅に高まりますが、関節リウマチ患者さんではそれに加えて早発閉経のリスクや長年の抗リウマチ薬使用歴といった要因が重なり、40代での自然妊娠は稀になってきます。統計的には、関節リウマチ患者さんの妊娠例の大半は20~30代で占められており、40代で初産に至った報告は少なめです。
以上のように、関節リウマチは女性の妊娠適齢期に発症し得る疾患であり、その存在が妊孕性に一定の影響を及ぼします。しかし適切な治療と周到な計画により、多くのRA患者が無事に妊娠・出産を達成しています。近年はリウマチの薬物療法も進歩し、妊娠を見据えた治療戦略(プレコンセプションケア)が確立しつつあります。リウマチ専門医と産科医の連携のもと、疾患コントロールと妊孕性温存の両立を図ることで、関節リウマチ患者さんであっても希望するタイミングでの妊娠・家族計画が可能になってきています。
当院では、プレコンセプションケアは重要と考え、外来で情報提供を行っております。



リウマチでも妊娠できますか?
はい、可能です。ただし薬剤の調製が必要な場合があります。
関節リウマチは胎児に影響しますか?
自然妊娠のしにくさ(妊孕性の低下)が報告されておりますが胎児への報告は少ないです
メトトレキサートは妊娠に影響しますか?
妊娠中は使用しないこととされ、数ヶ月前から別の薬剤に変更します。
リウマチは着床しにくいですか?
リウマチの病勢が悪いと、着床しにくくなる場合があるとされます。
胎児奇形が心配です。
禁忌薬をあらかじめ中止すれば奇形率は一般と同等です(7)
メトトレキサートはいつまでに止めれば?
3 か月前までの中止が国際的標準です(8)
夫がメトトレキサートを服用中でも妊娠して大丈夫?
最新メタ解析では男性側のMTX使用で流産率・奇形率の有意増加は認められません。ただし2–3 か月前の中止を推奨する専門家もいます (6)
妊娠中にリウマチは悪化しますか?
寛解維持中の女性の約60–70 %は妊娠後も安定します。一方、約30 %で増悪します。炎症マーカー・症状をモニタリングするのが安全です。
授乳中は薬を再開できますか?
メトトレキサート/LEFは授乳中も禁忌ですが、サラズスルファピリジン・低用量プレドニゾロンは母乳移行が少なく比較的安全。抗TNF薬は添付文書上避けることになっていますが、最新レビューでは母乳中濃度は微量とされ、使用できる薬剤もございます。参考:授乳と関節リウマチの治療
出産後にリウマチが再燃しやすいと聞きました。
産後3 ~ 6 か月にホルモン変動と睡眠不足が重なり約半数が再燃します。出産直後から再燃時の治療計画(授乳に安全な治療薬 or ミルク育児+寛解導入薬)を立てておくと安心です。
帝王切開と普通分娩、どちらが良い
関節リウマチ自体は分娩方法を左右しません。関節破壊が高度で股関節や膝に可動域制限がある場合は帝王切開が選択されることがあります。
葉酸サプリは必要?
妊娠1 か月以上前から400 µg/日を継続してください。サラゾスルファピリジン内服中は葉酸吸収が低下するため1 mg/日まで増量する場合があります。
妊娠に関する相談はどの先生にすればいい?
妊娠に関する疑問は「いつ」「どの薬」で「誰がフォローするか」を事前に明確にしましょう。
妊娠出産の相談ができるリウマチ医に相談いただくのが良いでしょう。
まとめ
- 炎症を抑えれば妊孕性は保てる
- 関節リウマチの治療コントロールが良好+安全な薬剤選択が鍵
- 専門医との早期相談で希望するタイミングで妊娠・出産が可能
本記事は一般情報の提供を目的としています。治療変更は必ず主治医とご相談ください。
参考文献:
1) Jawaheer D, et al. Arthritis Rheumatol. 2011;63:1517-1521.
2) Brouwer J, et al. Arthritis Care Res. 2017;69:1142-1149.
3) Quaack CH, et al. ACR Convergence 2024 Abstract 1647.
4) Dolhain RJEM, Healio Meeting News, Nov 26 2024.
5) Nørgård BM, et al. Ann Rheum Dis. 2019;78:328-334.
6) Zanetti A, et al. RMD Open. 2022;8:e002412.
7) Förger F, et al. EULAR Points to Consider Update 2024 (AB1439).
8) Skorpen CG, et al. Ann Rheum Dis. 2016;75:795-810.
