関節リウマチでとても痛いとき、動きにくいとき、特に発症早期や再発時は、痛みが強く生活に支障がある場合があります。そんな時は、即効性のある関節注射を実施すると、痛みが早く和らぎます。関節注射は関節の将来に良い影響も与え、リスクも少ない方法です。このページでは、関節リウマチへの関節注射について解説します。
関節リウマチ治療の全体像の解説はこちらのページを参照ください。
目次(このページの目次)
- 0.1 関節注射のメリット
- 0.2 1.関節注射は、リウマチの強い痛みや腫れを早く抑えられる
- 0.3 2. 関節注射だと、少ないステロイドの量で効果を得られる|ステロイドの副作用を最小にできる
- 0.4 3. 関節の変形を予防しやすい|関節注射は関節リウマチの変形抑制効果がある
- 0.5 4. 日常生活をスムーズにする|関節注射は早く生活の状態をよくできる
- 0.6 5. 薬の調整がしやすい|関節注射が、1つだけ炎症が残った関節治療への後押しになる
- 1 症状改善: 痛み・炎症の軽減効果と即効性・持続時間|関節リウマチの関節注射とは
- 2 関節リウマチへの関節内注射のエビデンス|CIMESTRA試験の治療内容と効果
- 3 一般的な副作用
- 4 Q&A
- 5 参考文献
- 6 まとめ
関節注射のメリット
関節リウマチの治療方法である抗リウマチ薬の場合、薬の効果が出るまでに2か月から3か月ほどかかります。
その期間、痛みをずっと我慢しなくても、すぐに取る方法があります。その1つが関節注射です。このページでは、関節注射(関節内注射)について、効果や長期的なメリット、副作用とそれに対する対策について解説します。
リウマチの痛みを、速やかに取る4つの方法
①ロキソニンやセレコックスなどの痛み止めの内服
②短期的にステロイドを使用する効果とメリット
③ステロイドの関節注射(ケナコルト®やデポ・メドロール®)(このページで解説)
④早い段階で生物学的製剤やJAK阻害薬を開始する
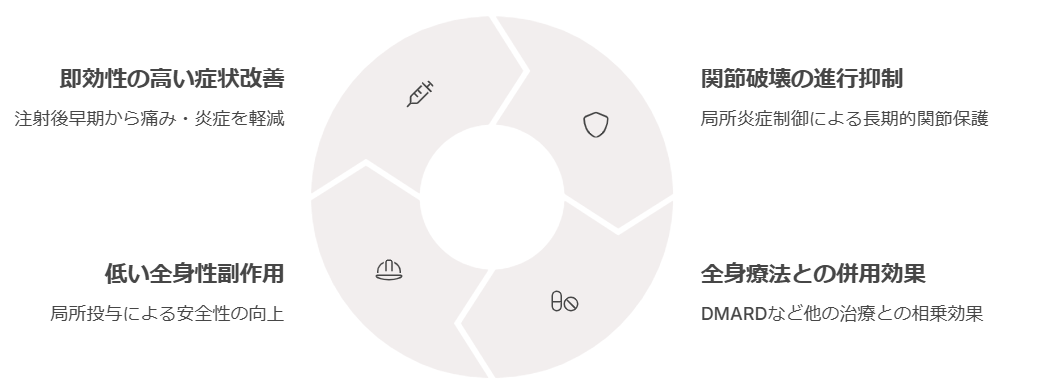
関節注射は、関節リウマチ患者さんのの症状改善だけでなく関節変形(関節破壊)抑制に役立つ方法です。このページでは、関節注射がどう寄与するかを、最新の研究エビデンスに基づいて比較し、さらに両薬剤の化学的違い(特にフッ素の有無)が薬理作用に与える影響について解説します。
関節リウマチ治療の全体像がしりたいかたはこちらの記事をご覧ください。
1.関節注射は、リウマチの強い痛みや腫れを早く抑えられる
関節リウマチの主な症状である関節の痛みや腫れは、体の免疫反応によって関節に炎症が起こることで生じます。ステロイドを関節の中に直接注射すると、強力な抗炎症作用によって痛みや腫れを速やかに軽減できます。
- 即効性:個人差はありますが、注射をした翌日から数日で症状が軽くなることが多いです。
- 短期間での負担軽減:痛みが減ることで日常生活やリハビリが行いやすくなり、動きやすさが増します。

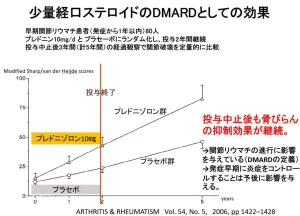
2. 関節注射だと、少ないステロイドの量で効果を得られる|ステロイドの副作用を最小にできる
ステロイドを飲み薬(経口)で服用する場合、全身に作用するため、高用量になると全身性の副作用(骨がもろくなりやすい、血糖値の上昇など)が出るリスクがあります。
一方、関節内注射は患部に直接ステロイドを届けられるため、必要最低限の量で十分な効果が期待できます。結果として全身の副作用リスクを減らすことにもつながります。

3. 関節の変形を予防しやすい|関節注射は関節リウマチの変形抑制効果がある
関節リウマチでは、炎症が続くと次第に関節が破壊され、変形してしまいます。ステロイド注射は炎症を抑えて関節破壊の進行を遅らせたり、抑えたりする効果が期待できます。
特に、リウマチ治療の基本である抗リウマチ薬(DMARDs)や生物学的製剤などと組み合わせて行うと、関節そのもののダメージを軽減し、変形や機能低下を防ぎやすくなります。
4. 日常生活をスムーズにする|関節注射は早く生活の状態をよくできる
痛みや腫れが軽減されると、歩行や家事、趣味などの活動が行いやすくなるメリットがあります。リウマチは朝のこわばりが強いことが多いですが、関節注射によって炎症が抑えられると、朝起きたときの手や膝の動きがよくなる例も少なくありません。
5. 薬の調整がしやすい|関節注射が、1つだけ炎症が残った関節治療への後押しになる
関節リウマチの症状は、日によって強まったり弱まったりすることがあります。症状が強くなった特定の関節だけをピンポイントで治療できる点で、関節内注射は有用です。
「この関節の腫れだけなかなか取り切れない」「ここだけ急に痛みが強くなった」「この関節だけ腫れてきた」といった時にも、その部位に対して効率よく治療ができます。
症状改善: 痛み・炎症の軽減効果と即効性・持続時間|関節リウマチの関節注射とは
関節リウマチの関節痛や腫れに対して、デポメドロール®やケナコルト®の関節内注射は強力な抗炎症作用を発揮し、症状を速やかに改善します。
即効性の面では、注射後早ければ1~2日で痛みやこわばりの軽減が実感できることが多く、効果は数日~1週間以内に明確になります。
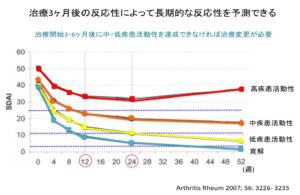
実際、早期RA患者160名を対象とした研究(CIMESTRA試験)では、メトトレキサートなどDMARD療法に関節内ステロイド注射(ベタメタゾン)を組み合わせた結果、わずか2週間で約50%の患者が「顕著な症状改善(EULAR基準の良好反応)」を達成し、4週で58.1%、6週では61.7%へと改善率が向上しました

ケナコルトかデポメドロールか
もう一つの違いはエステル製剤としての溶解性と徐放性です。ケナコルトの「アセトニド」はステロイド分子の16,17位にアセトン誘導体を結合させたもので、脂溶性が高く結晶性の懸濁液として関節内に留まりやすい性質があります。一方、デポメドロールの「酢酸エステル」も難溶性で徐放性を持ちますが、アセトニドほどではなく若干水に溶けやすいとされます。そのため理論上はケナコルトの方が関節内でゆっくり溶出し長く効く可能性がありますが、実臨床では前述の通り効果の持続期間に大きな差は認められていません。
デポメドロール(メチルプレドニゾロン)とケナコルト(トリアムシノロン)は化学構造上の差(フッ素有無やエステルの種類)はあるものの、いずれも強力で持続的な抗炎症効果を発揮し、RA患者の症状緩和と関節破壊抑制に貢献する点では共通しています。フッ素を含むケナコルトは理論上わずかに高い受容体親和性と持続性が期待できますが、臨床試験では症状改善効果に実質的な差はないとされています。当院では若干ケナコルトのほうが関節炎を鎮静化させる効果が強い印象を持っています。

関節リウマチへの関節内注射のエビデンス|CIMESTRA試験の治療内容と効果
メトトレキサート (MTX): 病気の活動を抑える基本薬として週7.5~20mgを使用し、シクロスポリン併用: 患者を2群に分け、一方はMTXにシクロスポリン(2.5~4mg/kg/日)を併用し、もう一方はMTX+プラセボ(偽薬)とした試験ですが、興味深い点は関節内ステロイド注射を全ての患者で、診察ごとに腫れている関節にはステロイド(グルココルチコイド)を関節内注射したという試験になります。

関節内注射の効果: ステロイドの関節注射は局所の炎症を速やかに鎮め、一度注射した関節の多くはその後長期間落ち着いていました。実際、注射を受けた関節の約62%は1年後になっても再度腫れることなく炎症が再燃しなかったと報告されています。
上述のように、CIMESTRA試験ではMTXを中心とした早期かつ徹底した治療(必要に応じステロイド関節注射を併用)によって、多くの関節リウマチ患者で症状が劇的に改善し、寛解状態を達成、関節の破壊も食い止められるという象徴的な論文になっています。
一般的な副作用
関節内注射による主な副作用には次のようなものがあります。
- 皮膚の色素沈着・皮膚萎縮: 注射を行った部位の皮膚に色の変化(色素沈着または脱色素斑といって肌の色が濃くなったり薄く白くなる)や、皮膚・皮下組織の萎縮(脂肪が減って皮膚が薄くくぼむような状態)が起こることがあります。これはステロイドが皮膚の浅い層に漏れることで生じる局所的な副作用です。見た目の変化で痛みはありませんが、患者さんによっては気になる場合があります。
→こちらに関しては、皮膚委縮が少ないよう注射したり、製剤を選び対応します。 - 感染(関節内感染症): 注射した関節に細菌が入ってしまうと感染(化膿性関節炎)を起こすリスクがあります。症状としては注射後に激しい痛みや腫れの悪化、発熱などが生じます。この副作用は非常にまれですが、起こると重大な合併症です。→当院では無菌操作(No-touch technique(ノータッチテクニック))で注射します。
- 繰り返しすぎることで関節破壊リスク(軟骨への影響): ステロイドを繰り返し関節内に注入すると、関節軟骨が弱くなる可能性が指摘されています。高用量・高頻度での注射を長期間続けると、ステロイドによる軟骨の変性(ステロイド性関節症)が進み、関節の破壊や変形を進めてしまうリスクがわずかながらあります。
→適切な頻度・量を守れば一般的には大きな問題は起こりにくいとされています。 - その他の副作用: 上記以外にも、注射直後に一時的に痛みが増すことがあります(ステロイドフレアと呼ばれ、数時間~1日程度でおさまります)。また全身的な反応として顔面紅潮(顔がほてる)や、一時的な血糖値の上昇(糖尿病患者さんなど)を起こすこともあります。→1日ほどで改善することが多いです。NSAIDs内服でも改善します。
感染症と注射後フレアの見分け方
注射後1日前後で起こる場合は、ほとんど注射後フレアです。数日後に出る場合などは感染症の可能性がありますので注意です。感染症は非常にまれです。
色素沈着のまとめとステロイドの使い分け
- 関節内注射で使われるステロイド(デポメドロール、ケナコルト)は、いずれもごくまれに皮膚の色素沈着や脱失を起こすことがある。
- ケナコルトの方が局所に薬が留まりやすい性質から、やや副作用が出やすいと報告されているため、目立つ部位や気になる場合はデポメドロールを選択する
- 主な原因は、皮膚の萎縮や炎症後の色素変化、メラノサイトの働きへの影響などによる
- ほとんどの場合は自然に回復し、数か月~半年以上かけて目立たなくなる
関節注射の副作用を防ぐための注意点・対策(豊田土橋リウマチクリニック)
副作用のリスクをできるだけ減らすために、医療側でも患者側でも次のような対策・注意が取っています。
- 医療者による適切な手技: 経験を積んだ医師が正確に関節内へ注射する技術を守ることで、ステロイド薬剤が皮下組織に漏れてしまうのを防ぎます。実際、皮膚の浅い層(真皮や皮下)への注入を避ければ皮膚萎縮や色素異常は予防できるとされています。また使用するステロイドの種類も、関節への残留期間が短く皮膚影響の少ないものを選択することで皮膚症状を起こしにくくする工夫もあります。小さな関節注射時は注射薬を選んだり、エコー(超音波)で針の位置を確認することもあり、これも正確な投与や腱損傷の回避に役立ちます。
- 徹底した無菌操作: 感染予防のため、注射部位の皮膚をアルコールやヘキシジンやヨードで消毒し、清潔な注射器具を用いて行います。手袋着用を徹底し、可能な限り無菌的に処置します。万が一注射後に関節の痛み腫れがひどく増したり、発熱・寒気など全身症状が出た場合はすぐ相談できるようLINEでの症状相談も承っています。
- 注射頻度の管理: 同じ関節に頻繁にステロイド注射をしすぎないよう配慮します。一般的な臨床では一つの関節に年3〜4回まで、少なくとも4週間以上の間隔をあけることが推奨されます。こうすることで軟骨への悪影響を避けることができます。CIMESTRA試験では多数の関節に対して注射を行いましたが、一つ一つの関節を見ると再度腫れて注射が必要になるまで平均で数ヶ月〜1年以上効果が持続しており、結果的に同じ関節への連続的な注射は多くない状態でした。また、ステロイド総投与量も低用量に抑える工夫がされており(5年間の累積でも1日あたりプレドニゾロン換算1mg未満)、長期的な安全性に配慮されています。
Q&A
- 注射は痛くないですか?
-
注射をする部位や技術によって多少の痛みはありますが、必要に応じて局所麻酔を併用するなどの対策もあります。
- 何回でも打てますか?
-
一般には、1つの関節に頻繁にステロイド注射を繰り返すと軟骨や骨に負担がかかる可能性があるため、打つ回数や間隔は医師と相談のうえで決定します。症状や炎症の程度に合わせ、他の治療法(飲み薬やリハビリなど)とのバランスをとりながら行います。
- どれくらい効果は続きますか?
-
効果の持続期間は個人差や関節の状態によって異なります。数週間から数か月ほど症状が落ち着く方もいれば、より短い期間で再燃する方もいます。必要に応じて再度注射する場合もありますが、主治医と相談しながら無理のない治療計画を立てることが大切です。
参考文献
1.Hypopigmentation after intralesional corticosteroid injection. BMJ Case Reports 2019
2.Intra-articular corticosteroid injection and cutaneous/subcutaneous changes: a review.
3.J Clin Aesthet Dermatol 2015 Linear depigmentation after intralesional corticosteroid injection.
4.J Clin Aesthet Dermatol 2020 Corticosteroid injections: their use and abuse. J Am Acad Orthop Surg 2002
まとめ
- 関節内注射は、患部の炎症を直接コントロールすることで、痛みや腫れを早く抑え、関節破壊の進行を食い止めるのに有効な手段です。
- 全身に薬がまわりにくく、少量で効果を得られるため、副作用を軽減しながら治療を受けられるメリットがあります。
- リウマチ治療の中心である飲み薬やリハビリテーションと組み合わせて、患者さんの生活の質(QOL)を高めることを目的に活用されます。
関節内注射は、痛みでつらい時のサポートとしてとても役立つ方法です。もし不安なことや疑問があれば、当院に遠慮なく質問してください。あなたの症状やライフスタイルに合わせた最適な治療を一緒に考えていきましょう。


〒471-0835
愛知県豊田市曙町2-16 BULS16 103号

